"Les systèmes de soins ne sont pas conçus pour les malades chroniques"
L'étude PaRIS souligne la nécessité d'une meilleure coordination des soins
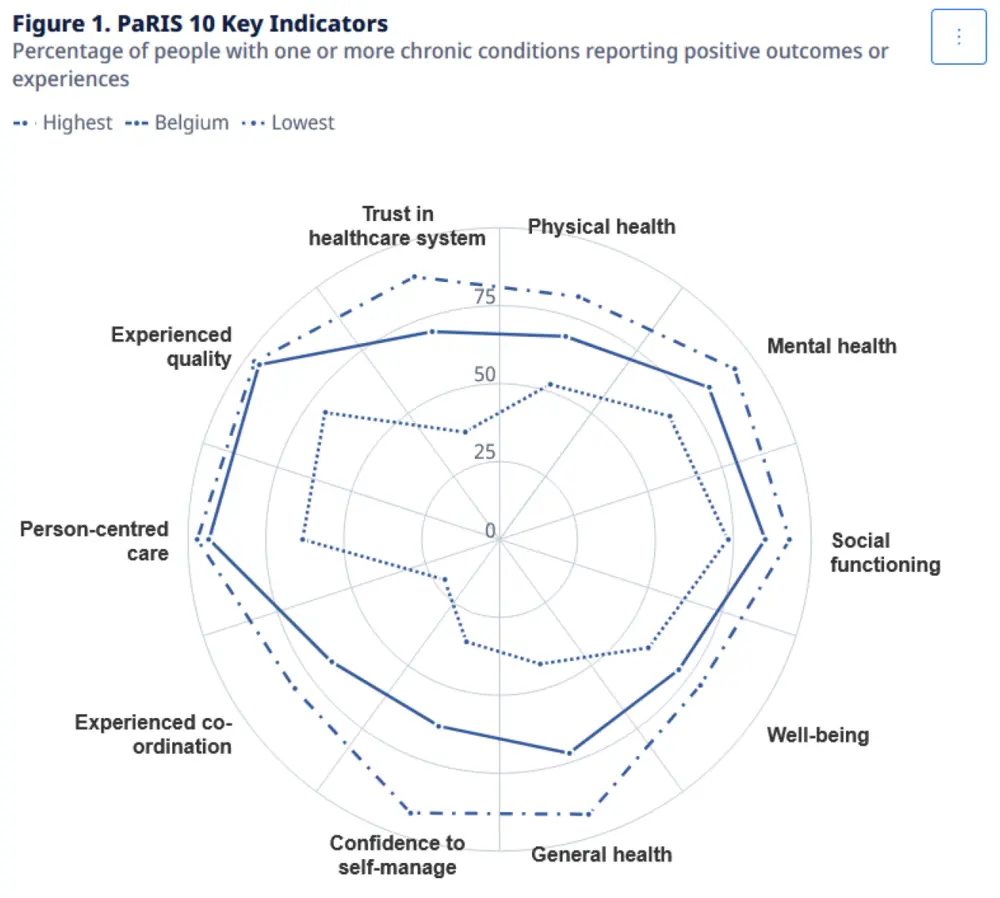
La Belgique a obtenu des résultats relativement bons dans la première étude PaRIS de l'OCDE, qui évalue la satisfaction des patients en matière de soins de première ligne. Pourtant, la coordination et la planification des soins pourraient encore être améliorées, a-t-on appris lors d'une journée d'étude au cours de laquelle les résultats belges ont été discutés.
Erik Derycke
Ce printemps, l'OCDE a publié les résultats de la première étude PaRIS : une enquête à grande échelle menée dans 19 pays auprès de 107.000 patients souffrant d'une ou de plusieurs maladies chroniques et des cabinets de médecins qui les traitaient en première ligne.
Lire la version résumée du rapport PaRIS : Des lacunes dans la coordination des soins aux malades chroniques
PaRIS utilise cinq mesures standardisés de l'expérience rapportée par les patients (PREMs) et cinq mesures des résultats rapportés par les patients (PROMs) pour cartographier les expériences de soins et les résultats de santé parmi les patients dans les pays participants. Le 18 juin, le rapport détaillé pour la Belgique a été présenté lors d'une journée d'étude organisée par l'Inami, le SPF Santé publique et Sciensano.
Dans son discours de bienvenue à la journée d'étude, le ministre des Affaires sociales et de la Santé publique, Frank Vandenbroucke, s'est réjoui que l'enquête ait ainsi fourni des données solides et comparables au niveau international.
Selon M. Vandenbroucke, les chiffres pour la Belgique indiquent qu'il existe des inégalités dans les résultats et les expériences de soins. Ces inégalités sont liées au sexe, au revenu ou au niveau d'éducation. Pour lui, la première étude PaRIS devrait donc être un point de départ pour traduire les données et les idées en actions d'amélioration et en choix structurels pour des soins intégrés, au-delà des niveaux de compétence et des frontières des systèmes de soins.
Pas de classement des pays
Michael van den Berg, analyste politique à l'OCDE, a présenté le contexte de l'étude PaRIS. « Nous mesurons toutes sortes de choses dans le domaine des soins de santé, mais il existe peu de données systématiques sur l'expérience des patients eux-mêmes. Si on compare les expériences et les résultats, c'est principalement dans les hôpitaux, alors que la plupart des soins de santé sont dispensés en dehors de l'hôpital », a déclaré M. Van den Berg.
Cette situation est liée à l'augmentation du nombre de patients souffrant de maladies chroniques. « Nos systèmes de soins de santé ont été créés sur base de l'idée suivante : les gens tombent malades, vous les soignez et ils peuvent ensuite passer à autre chose. Mais ce n'est pas la réalité d'aujourd'hui. »
L'intention n'était pas de créer un classement des "meilleurs systèmes de santé", a déclaré M. Van den Berg, mais plutôt de tirer des enseignements des scores obtenus via les systèmes PROMs et PREMS. « L'interprétation ne doit pas être que la Suisse a le meilleur système de santé et le Portugal le pire », a-t-il déclaré. Il a précisé les leçons à tirer en utilisant les "trois T" : le temps (time), les soins adaptés (tailored care) et les soins sans problème (trouble-free care).
Le facteur temps intervient à différents niveaux. Plus les gens consultent longtemps le même médecin généraliste, plus ils semblent avoir confiance dans les soins. À l'inverse, les longs délais d'attente entraînent une perte de confiance. Pour les personnes qui souffrent de maladies chroniques, les consultations plus longues sont souvent meilleures.
« La Belgique fait partie des pays où la durée de la consultation est relativement longue. Aux Pays-Bas, un délai supérieur à 10 minutes est tout à fait exceptionnel », explique M. Van den Berg. « Il s'agit d'informations pertinentes pour la politique. Dans certains pays, la norme est de sept minutes... on peut se demander si c'est réaliste pour une consultation avec des personnes qui souffrent de plusieurs maladies chroniques. »
"On peut se demander si sept minutes sont réalistes pour une consultation avec des personnes souffrant de maladies chroniques multiples.
M. Van den Berg entend par " soins sur mesure" des soins adaptés aux besoins d'un patient donné. Il donne l'exemple d'un bilan de médication au cours duquel un professionnel de la santé examine, une fois par an, de manière globale, les médicaments pris par un patient.
« Cela contribue énormément à la qualité des soins. Cela rend également les soins plus efficaces, car il arrive que l'on prescrive des médicaments qui ne sont pas réellement nécessaires ». Les personnes qui bénéficient d'un tel bilan de médication sont également plus positives à l'égard de la coordination des soins.
Le troisième T, " sans problème", vise à éviter les "événements indésirables". Michael Van den Berg entend par là que quelque chose ne va pas dans les soins. Ce terme ne se limite pas aux diagnostics manqués ou aux dommages causés par les interventions ; il englobe également les erreurs de communication entre les prestataires de soins de santé. Les patients qui subissent un événement indésirable ont tendance à avoir moins confiance dans les soins de santé.
« En général, nous constatons que les gens sont plutôt positifs à l'égard des soins de santé. Mais il n'est pas toujours évident que les soins soient organisés en fonction de leurs besoins individuels », a conclu M. Van de Berg.
Belgique : un bilan positif mais mitigé
Dagmar Annaert et Reindert Ekelson, scientifiques à Sciensano, sont entrés dans le détail des résultats belges. Ceux-ci offrent également des indications précieuses sur la manière dont les cabinets de médecins généralistes de notre pays organisent les soins aux malades chroniques.
La grande majorité des cabinets - environ quatre sur cinq - proposent un soutien à l'autogestion pendant ou après la consultation. En outre, près de la moitié des cabinets proposent des brochures ou des informations en ligne, près d'un tiers d'entre eux fixent des objectifs en collaboration avec une équipe de soins et un cabinet sur six se réfère à des programmes d'autogestion. Seule une petite minorité (environ un cabinet sur quinze) dispose d'un personnel spécifiquement formé à ces conseils.
Les cabinets de médecins généralistes belges obtiennent de bons résultats en termes de partage des données, grâce à la généralisation du dossier médical électronique. Cependant, la coopération avec les autres professionnels de la santé ou les services sociaux est un point faible. Moins de la moitié des médecins généralistes se sentent suffisamment préparés pour coordonner les soins chroniques avec d'autres acteurs de la santé.
La préparation des trajets de soins individuels n'est pas systématique. Plus de la moitié des prestataires de soins de santé ne le font pas systématiquement.
Un peu plus de la moitié des cabinets sont correctement préparés à la coordination des soins pour les maladies chroniques. En revanche, ils sont moins convaincus d'être prêts à prendre en charge les patients qui ont besoin d'un soutien linguistique, les problèmes d'addiction, les problèmes de santé mentale et le soutien social, comme une aide au logement, au transport ou à l'alimentation. Là encore, le lien entre les soins médicaux et l'aide sociale doit être renforcé.
Pour la coordination des soins de longue durée, par exemple avec les personnes âgées ou les patients en situation de soins complexes, plus de trois cabinets sur cinq se sentent suffisamment préparés. Et pour la coordination des soins palliatifs, c'est même plus de deux sur trois.
Le lien entre les soins médicaux et le soutien social doit être renforcé.
Domaines à améliorer
Selon Dagmar Annaert et Reindert Ekelson, les enquêtes PROMs et PREMs permettent d'identifier les domaines à améliorer. Au niveau macro, ils peuvent servir à ajuster et à affiner les programmes interfédéraux de soins intégrés.
Au niveau méso, au sein des réseaux de soins loco-régionaux, l'offre de soins peut être mieux adaptée aux besoins de la population locale.
Enfin, au niveau micro, les indicateurs PROMs et PREMs peuvent renforcer le dialogue entre le prestataire de soins et le patient, en rendant les soins plus centrés sur la personne et plus orientés vers les objectifs. Ils contribuent à une meilleure autogestion et renforcent l'implication et la confiance des patients dans leur propre parcours de soins.
Annaert et Ekelson ont conclu en présentant des points essentiels pour les prestataires de soins de santé. Tout d'abord, la nécessité d'une meilleure coordination des soins : les résultats montrent qu'elle n'est pas encore optimale aujourd'hui. Ensuite, il y a l'importance d'une coopération multidisciplinaire plus forte, au-delà des frontières. Une troisième préoccupation est le renforcement de la responsabilisation des patients. Enfin, les connaissances en matière de santé et l'accessibilité doivent également faire l'objet d'une attention particulière, surtout parmi les groupes vulnérables et les personnes âgées.
Réflexion critique du côté des patients
Stefan Gijssels, président du Patient Expert Center, a souligné lors de la journée d'étude l'importance d'enquêtes telles que l'enquête PaRIS. Celles-ci sont nécessaires pour mieux aligner le système de soins de santé sur les expériences des patients. Dans le même temps, il a ajouté quelques commentaires.
Par exemple, M. Gijssels met en garde contre les biais liés à la survie dans les résultats : « Il est bon de demander aux survivants ce qu'ils pensent du traitement. Mais en fait, il faudrait aussi demander à ceux qui n'ont pas survécu. Peut-être pourrions-nous impliquer leurs proches afin d'obtenir une image plus complète ? »
M. Gijssels souligne également que les patients manquent souvent d'un cadre de référence pour mettre leur expérience en perspective. « Si je suis bien traité dans un hôpital, je ne sais pas si cela aurait été mieux ou pire ailleurs. Les patients ne peuvent généralement pas faire cette comparaison. »
Selon M. Gijssels, l'hypothèse selon laquelle les patients sont autonomes est l'une des principales fausses idées dans nos soins. « Nous supposons que les patients peuvent simplement intégrer les traitements dans leur vie quotidienne. Mais c'est loin d'être toujours le cas ». Il rappelle les chiffres relatifs à la maîtrise de la santé : un Belge sur trois a du mal à comprendre et à appliquer les informations relatives à la santé.
Enfin, M. Gijssels note que l'enquête montre que la plupart des patients chroniques ne savent même pas s'ils disposent d'un plan de traitement individuel, alors que celui-ci est obligatoire en vertu de la loi sur les droits du patient. Il plaide donc pour une communication plus compréhensible, des parcours de soins réalisables et l'implication des patients dans leurs propres soins.

